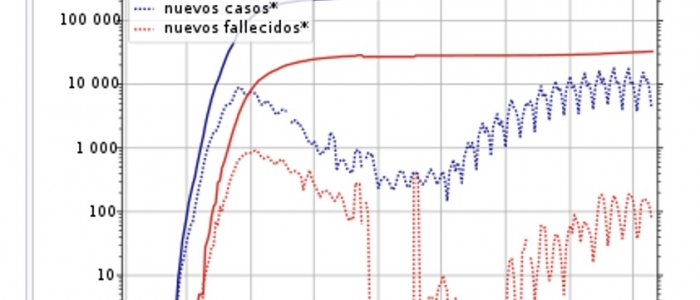
La privatización de la atención sanitaria pública no responde solo a un cambio de titularidad de los recursos si no a la obtención de beneficio económico empresarial por la provisión de servicios. Las diferentes vías utilizadas en Cataluña, sistematizadas por Joan Benach* son las siguientes:
- Aprobar legislaciones que favorecen la puesta en pràctica del derecho privado
- Estimular la segmentación del sistema público
- Favorecer las externalizaciones y la subcontratación de Servicios
- Implementar políticas favorecedoras de sistemas privados mediante redes de influencia en los órganos de decisión de centros, áreas y regiones sanitarias
- Degradar el sistema público, debilitándolo, enlenteciendolo o infrautilizándolo
- Reforzar un sistema de salud mas individualista y medicalizado que favorece la especialización, el hospitalocentrismo y el exceso de protocolización
- Favorecer a través de la cultura mediàtica la opinión de que todo lo público es burocrático e ineficiente al contrario de lo que sucede en todo lo privado
- En la sanidad pública de Cataluña tenemos ejemplos de todas ellas y gran experiencia en la cinco primeras.
Legislaciones que favorecen la puesta en práctica del derecho privado
A partir de 1995 se crearon las entidades de base asociativa (EBA) modelo de autogestión por el que algunos profesionales se hacen cargo de centros de atención primaria mediante sociedades con ánimo de lucro
Desde 1990 la Ley de Ordenación Sanitaria de Cataluña (LOSC) definió el modelo sanitario catalán como un modelo mixto separando la función de compra y planificación a cargo del CatSalut de la provisión de Servicios configurándolo como la aseguradora pública y el agente comprador de los Servicios Sanitarios. Esta ley ofrece la posibilidad de desarrollar fórmulas de gestión empresarial ya utilizadas por la administración sanitaria catalana antes de la LOSC y sobre todo introduce la posibilidad de aceptar proveedores con ánimo de lucro. La modificación de 1995 de la LOSC especifica que la administración pública sanitaria podrá establecer acuerdos, convenios, consorcios o fórmulas de gestión integrada o compartida con entidades públicas o privadas.
Así, a partir de 1995, se crearon las entidades de base asociativa (EBA) modelo de autogestión en la sanidad pública, por el que algunos profesionales se hacen cargo de centros de atención primaria mediante sociedades limitadas profesionales privadas con ánimo de lucro. Su peso es pequeño ya que prestan atención primaria a poco más del 3% de la población catalana pero su papel es relevante porque constituyen el máximo nivel de autogestión ensayado en la sanidad pública española. Han obtenido buenos resultados de gestión, calidad asistencial y satisfacción de los pacientes en las zonas donde se implantó el modelo que coinciden en su mayoría con áreas de población con doble cobertura sanitaria por cotizar a una asseguradora privada. Las EBAs han acabado por ser un gran negocio para un reducido grupo de médicos, con remuneraciones que llegan a duplicar y triplicar a las de sus colegas en nómina de la Generalitat y beneficios (más de 1,5 millones en total y hasta 304.000 euros en un caso) al vender sus acciones. Estos beneficiós crecieron incluso durante los recortes, calculados en casi 11 millones en los últimos años. Según dictamen de la Comisión de Garantía de Acceso a la Información Pública estas entidades no tienen naturaleza pública y no estan obligadas por la Ley de Transparencia a mostrar sus cuentas anuales auditadas aunque más del 80% de su actividad se retribuye con dinero público.
Los Consorcios son otro tipo de organización entre varias empresas de los que no existe un registro público donde se puedan consultar sus memorias y cuentas anuales. El presupuesto de los Consorcios Sanitarios donde la Generalitat tiene participación mayoritaria es aprobado por el Gobierno pero sus cuentas no son de acceso público hasta que la Sindicatura de Cuentas las fiscaliza y emite el informe correspondiente que si es de acceso público aunque suele aparecer después de varios años.
EL POLÉMICO CONSORCIO HOSPITAL CLÍNICO
Barnaclínic es una sociedad mercantil que utiliza recursos del Hospital Clínico para actividades exclusivamente privadas
Uno de los Consorcios que levanta mayor polémica es el Consorcio Hospital ClÍnico en él que se halla establecida BARNACLINIC empresa participada en 100% por capital público. Barnaclínic S.A es una sociedad mercantil que utiliza recursos del Hospital Clínico para actividades exclusivamente privadas a cambio de un alquiler, ya sean camas, equipos de diagnóstico o tratamiento, quirófanos, UCI y recursos humanos. La polémica se levanta por lo difícil que resulta diferenciar si un determinado recurso se está utilizando para la sanidad privada en detrimento de la sanidad pública o si una priorización es debida a un criterio clínico o no. Un informe de la Sindicatura de Greuges (Defensor del Pueblo), refería que un 17,1% de las visitas privadas se realizaron en horas de trabajo del medico y si se excluyen las intervenciones urgentes también 6.8% se hicieron en horas de atención a pacientes públicos. El 44% de una muestra de pacientes tuvieron intervenciones, visitas, pruebas o tratamientos en el hospital con cargo al CatSalut en un período de tiempo inferior a 2 meses antes o después del proceso asistencial realizado en BARNACLÍNIC.
A las críticas de usuarios y vecinos se han añadido demandas por parte de la patronal del sector privado. La controversia sigue en pie en el camino de hallar la fórmula jurídica adecuada a la ley. Alguna vieja fórmula ya se ha aplicado en Cataluña desde antes de la transición en otros centros como el Hospital de San Pablo de Barcelona donde la Fundación Puigvert, atiende a los pacientes de la sanidad pública del área correspondiente a dicho hospital.
El debate sobre las fórmulas de gestión no dependientes de la administración se añade al debate sobre la autonomía de gestión en el campo de la capacidad de decidir autónomamente sobre la asignación interna de los recursos disponibles; aunque algunos opinan que puede aumentar la efectividad y la eficiencia también se ha constatado que junto a la autonomía de gestión ha ido paralelamente en aumento la opacidad y la falta de rendimiento de cuentas además de aumentos del déficit sustentado por los diferente proveedores que han generado vínculos de dependencia con entidades financieras
Tenemos un sistema público fragmentado
La mayor fragmentación se da en la atención hospitalaria. 57 hospitales integran el Sistema Integral de Salut (SISCAT) de los que los 8 pertenecientes al INSALUD durante la transición pasaron a ser gestionados por el Instituto Catalán de la Salud (ICS). Dependen de entidades locales públicas y privadas, consorcios y corporaciones religiosas que gestionan también en muchos casos la atencién primaria de su zona.
En atención primaria, el ICS gestiona el 77% de los 371 equipos. El 23% restante está gestionado por 36 entidades distintas (14 Consorcios Públicos, 7 Fundaciones, 12 EBA, 3 sociedades anónimas). Muchas de estas 37 entidades son proveedoras al mismo tiempo del SISCAT y sociosanitarios de la zona. Alrededor de 50 equipos de atención primaria (EAP) están gestionados por este tipo de entidades provocando su dependencia económica y funcional de las estructures hospitalarias mucho más potentes económicamente que marcan los flujos de la atención secundaria y que en su mayoría, prestan atención privada en sus centros hospitalarios.
Externalización y subcontratación de Servicios
Ya no se prevé integrar otros centros en el ICS al contrario, por ejemplo el programa de integración del Instituto de Diagnóstico por la Imagen (IDI) fué anulado. El IDI tiene hoy dia contratos, convenios y encargos de actividad con múltiples entidades que no son el ICS. Actualmente el 62,3% del gasto del Cat Salut se debe a la provisión de Servicios en forma de conciertos con diversas entidades públicas y privadas y un 37,7% a un contrato –programa con el ICS.
Bajo la idea de colaborar para coordinar múltiples aspectos del funcionamiento y necesidades de los Centros Asistenciales se creó en 1984 el Consorcio Hospitalario de Cataluña, hoy Consorcio de Salud y Social (CSSC) que ha desarrollado su actividad en el ámbito local y municipal. Hoy día este consorcio agrupa a 27 entidades de gobierno local y a 30 hospitales de agudos del SISCAT, 53 centros de atención primaria y 106 dispositivos de Salud Mental todos ellos entidades públicas o privadas sin ánimo de lucro que reciben por parte del CSSC servicios de alto valor añadido y colaboración en la definición del modelo, adaptándose a las nuevas situaciones de los centros sanitarios y de atención social del mundo municipal.
Como ejemplo de la función del CSSC algunas de estas entidades como el H de Sant Pau, H. Clínic, H. del Mar, Consorci Sanitari Integral y el Laboratorio de Referencia de Cataluña han elaborado junto al Ayuntamiento de Barcelona y organismos como la Agencia de Salud Pública de Barcelona una propuesta de “contratación pública socialmente responsable” en cumplimiento de la nueva Ley de contratación Pública de noviembre de 2017 que traspone al ordenamiento jurídico español dos de las 3 Directivas de Contratación de la Unión Europea: 2014/23/UE relativa a contratos de concesión y 2014/24/UE sobre contratación pública. La propuesta insta a aplicar a los contratos no directamente asistenciales o de “batas azules” criterios de cláusulas sociales y ambientales. Si bien introducirán mejoras en las condiciones contractuales, no discriminación, fomento de la contratación de empresas de economía social, se afianza la externalización y fragmentación de la gestión de unos servicios cuyo costo en conjunto calculan en 64 millones de euros y que se reparten en 40% cocina, 38% limpieza, 9% Mantenimiento, 5% lavandería, 6% Seguridad y 1% transporte
El CSSC ha creado durante todos estos años un “holding” de empresas que han extendido sus actividades a prácticamente todas las áreas sanitarias: gestión, consultoría, ingeniería, compras, laboratorios. Este modelo ha sido el origen de algunos escándalos de corrupción. Es el mismo que se puso en practica en Reus creando el “holding” INNOVA de empresas de servicios sanitarios y otros por el que se sigue un proceso contra 3 personas uno de ellos Josep Prat (ex presidente del ICS) condenado ya al pago de 900.000 € de multa con una causa en la jurisdicción penal en la que le solicitan 10 años de cárcel. Por otro lado el presidente y director general del CSSC desde su creación hasta 2012, Ramón Bagó, fundador del potente grupo Sehrs, dedicado a hostelería también ha sido investigado en los últimos años. Su actuación en este consorcio en la adjudicación de contratos fue calificada por la fiscalía de “evidente situación de confluencia en su persona de intereses públicos y privados en claro conflicto, atendiendo a su posición”.
Políticas favorecedoras de sistemas privados
La idea de racionalización y aprovechamiento de los recursos ha conducido a que sea la misma empresa que gestiona el hospital comarcal la que gestiona los equipos de atención primaria de la zona que pierden autonomía y así establecen contratos de atención sanitaria con empresas privadas por el hecho de estar localizadas en el Área Integral de Salud correspondiente. Alguna entidad privada como Mutua de Tarrasa con larga tradición. Dos hospitales privados por ejemplo, uno de ellos con ánimo de lucro, reciben pacientes desde el Hospital Clínico de Barcelona por estar en su área. En otros centros la presión de las listas de espera obliga a la derivación de pacientes a hospitales privados o públicos de zonas mas lejanas como es el caso de pacientes del Valle de Aran que son derivados a Barcelona
La degradación del sistema público
Los recortes de 2011 cuando CIU puso de Consejero de Salud al Director de la patronal hospitalaria de Cataluña Boi Ruiz, debilitaron enormemente el sistema público y no se ha recuperado. Se estima que tras los recortes, la actividad del Hospital Clínico por ejemplo, se redujo un 16% lo que hace plausible que esta actividad haya sido asumida por otros centros de su área. La presión de las listas de espera de los grandes hospitales se ha utilizado remitiendo a los pacientes a la red de centros privados muchas veces sin corresponder al área integral de salud correspondiente. Por ejemplo pacientes del área metropolitana de Barcelona son derivados a centros privados del centro de la ciudad con desplazamientos costosos pero aceptados por la demora en ser programada la intervención o la prueba diagnóstica
El presupuesto del Departamento de Salud pasó de 9.700 millones en 2010 a tocar fondo en 2014 con 8.200, después de sucesivas rebajas. En cambio el grupo privado IDC pasó de recibir 71 millones en 2010 a recibir 127 en 2012. En 2013 la reducción del presupuesto de Atención Primaria respecto a 2010 fue del 22%. Aunque el Cat Salut ha mejorado ligeramente la asignación presupuestaria en los dos últimos años, siempre se ha primado la asistencia hospitalaria sobre la primaria. Actualmente reconoce que en atención primaria hacen falta 1.500 profesionales médicos.
La mejora de la atención sanitaria pública en la actualidad ya no pasa únicamente por la recuperación de lo perdido. El sistema sanitario público catalán debe enfrentarse al crecimiento de las aseguradoras privadas; 27% de los ciudadanos de Cataluña tiene un seguro privado. La disminución de un 15% del presupuesto sanitario público entre 2010 y 2014 ha repercutido en un aumento del 16% en los beneficios de las aseguradoras. La estadística de los Centros Hospitalarios de Cataluña que elabora el Departamento de Salut muestra también que durante estos años ha aumentado de manera notable el número de profesionales y las Inversiones en los centros hospitalarios privados mientras han disminuido en los del ICS hasta el inicio de una leve recuperación en los dos últimos años. Aún así las mejoras presupuestarias muestran un claro favoritismo por la atención hospitalaria. La situación precisa en la actualidad poner en el centro la acción de potenciar urgentemente la Atención Primaria para iniciar una reversión controlada del daño. Hasta ahora no se ha dado este paso.