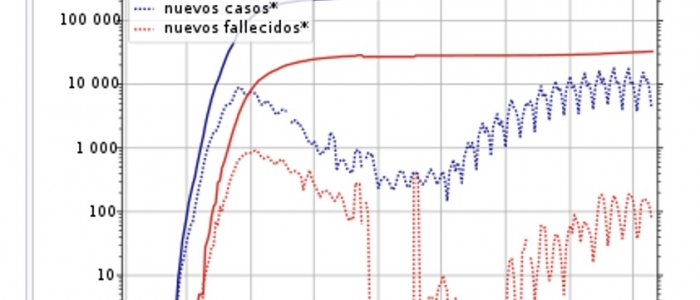
 La crisis del COVID no ha hecho sino poner de manifiesto y agravar los problemas tanto organizativos como estructurales ya detectados del Sistema Público de Salud y más específicamente de una Atención Primaria (AP) que, a pesar de todas las declaraciones públicas de diferentes representantes políticos y de diversas instituciones, se va dejando deteriorar progresivamente, sin acometer las actuaciones necesarias y cada vez más urgentes.
La crisis del COVID no ha hecho sino poner de manifiesto y agravar los problemas tanto organizativos como estructurales ya detectados del Sistema Público de Salud y más específicamente de una Atención Primaria (AP) que, a pesar de todas las declaraciones públicas de diferentes representantes políticos y de diversas instituciones, se va dejando deteriorar progresivamente, sin acometer las actuaciones necesarias y cada vez más urgentes.
Consideramos que es el momento de actuar y tomar decisiones. Los análisis y diagnóstico están hechos, y hay una estrategia aprobada que inexplicablemente no se ha puesto en marcha por el Gobierno. Se necesitan unos cambios urgentes y otros a medio plazo, que den credibilidad a los discursos, que motiven a los y las profesionales.
Es necesario revitalizar el papel de la AP como agente de salud ante pacientes y ciudadanía. Estas propuestas fueron trasladadas por escrito y oralmente a la Dirección General de Salud el 28 de noviembre y el 21 de diciembre para que sean tenidas en cuenta en el Análisis de situación y Plan de acción de la AP pendiente de realizar y cuya finalización consideramos necesaria y urgente.
Nuestra propuesta incluye tres bloques de medidas:
El primer paquete de medidas, inmediatas, a desarrollar entre enero y marzo y que estarían orientadas fundamentalmente a mejorar la accesibilidad a la AP y garantizar la continuidad en la atención y cuidados.
Buscan favorecer la equidad, en el acceso y atención a pacientes, COVID y no COVID, conforme a sus necesidades; asegurar una Cartera de Servicios homogénea en todas las Zonas Básicas; garantizar la atención presencial en todos los Centros de Salud con suficiente seguridad; redimensionar las plantillas actuales así como asegurar las sustituciones; reforzar el personal administrativo, redimensionar las tecnologías de comunicación, tanto las líneas telefónicas, como la posibilidad de video-llamadas; generar espacios en AP para comunicación con profesionales del nivel hospitalario; facilitar la consulta conjunta profesional de AP, de Hospital y paciente; y desarrollar Equipos multidisciplinares integrados con los Equipos de Atención Primaria de refuerzo para seguimiento de casos COVID en Zonas Básicas con mayor incidencia.
También sería fundamental elaborar un Plan de intervención social que permita asegurar medidas de protección y aislamiento frente al COVID en grupos desfavorecidos y vulnerables; desarrollar una estrategia de comunicación orientada tanto a poner en valor el trabajo de AP, como a trabajar entre la población las diferentes situaciones que se dan durante la pandemia, el miedo, la impaciencia, la inseguridad, o la dificultad en la asunción de riesgo; y trabajar con los medios de comunicación para promover una información crítica y veraz, que no estigmatice a grupos de población y genere confianza y autorresponsabilidad.
Proponemos un segundo paquete de medidas, a implantar a corto plazo, a desarrollar entre enero y junio.
Entre ellas, incorporar transitoriamente un complemento retributivo a la totalidad de profesionales de AP; reforzar las plantillas; impulsar la atención domiciliaria dentro de los Programas de atención a personas con patología crónica, frágiles y con cuidados paliativos; realizar un Plan proactivo de atención a Residencias de mayores que garantice la universalización de la atención desde AP; potenciar la Coordinación Socio-sanitaria; fomentar la creación de Equipos territoriales en atención Primaria incorporando nuevos perfiles profesionales y nuevas funciones para fortalecer el desarrollo del trabajo intersectorial y la intervención comunitaria, en especial en la lucha contra las desigualdades en salud; crear el perfil de personal administrativo de salud (FP sanitaria); Plan de reposición urgente de profesionales, cubrir vacantes; y Plan para asegurar la continuidad en los profesionales en formación de Medicina de Familia que finalizan su residencia en mayo.
Consideramos imprescindible articular mecanismos de participación, tanto de profesionales como de la población; reactivar el Consejo Interdepartamental de Salud, para impulsar la salud en todas las políticas, atendiendo a poblaciones vulnerables que están siendo afectadas de forma notable por la pandemia, políticas de vivienda, desarrollo rural y emigrantes; favorecer la implicación de los profesionales de AP en la investigación y formación.
En cuanto a infraestructuras, creemos urgente elaborar en 6 meses un plan de inversiones en Centros de Salud, que permita dar cabida a nuevas funciones, como rehabilitación, atención psicológica, terapia ocupacional, acción social, espacios tecnológicos para videoconferencia o consultas telemáticas.
En tercer lugar, se plantean una serie de medidas estructurales, presupuestarias y normativas.
Entre las presupuestarias, incrementar progresivamente el presupuesto destinado a AP hasta el 25% en 3 años; ampliar la financiación destinada a los servicios de Salud Pública hasta el 3% en 2 años; controlar el gasto farmacéutico; redimensionar el gasto y estructura hospitalaria; realizar Proyectos de mejora de eficiencia y humanización; y controlar y reducir los Conciertos.
Entre las medidas normativas, se plantea elaborar en esta legislatura, un Estatuto del Personal del Departamento de Salud, que incorpore nuevos perfiles profesionales, y presentar inmediatamente al Parlamento un Anteproyecto de Ley Foral de Salud que fortalezca el Sistema Público de Salud.
Como decíamos al principio, la crisis del COVID no ha hecho sino poner de manifiesto y agravar los problemas tanto organizativos como estructurales ya detectados del Sistema Público de Salud. No podemos quedarnos de brazos cruzados ante la situación que estamos viviendo. Exigimos a quienes ocupan puestos de responsabilidad en Salud, que den los necesarios pasos en la dirección adecuada. Pasos que se merecen tanto todos los sectores profesionales como la ciudadanía.
Pamplona, a 27 de enero de 2021/ Iruñea 2021ko urtarrilaren 27a
































 La crisis del COVID no ha hecho sino poner de manifiesto y agravar los problemas tanto organizativos
La crisis del COVID no ha hecho sino poner de manifiesto y agravar los problemas tanto organizativos 
 Desde la Federación de Asociaciones para la Defensa de la Sanidad Pública queremos manifestar nuestro apoyo a la decisión del Ministerio de Sanidad del Gobierno de España, de impulsar y fomentar la realización en nuestro Sistema Nacional de Salud de las interrupciones voluntarias del embarazo mediante fármacos.
Desde la Federación de Asociaciones para la Defensa de la Sanidad Pública queremos manifestar nuestro apoyo a la decisión del Ministerio de Sanidad del Gobierno de España, de impulsar y fomentar la realización en nuestro Sistema Nacional de Salud de las interrupciones voluntarias del embarazo mediante fármacos.

