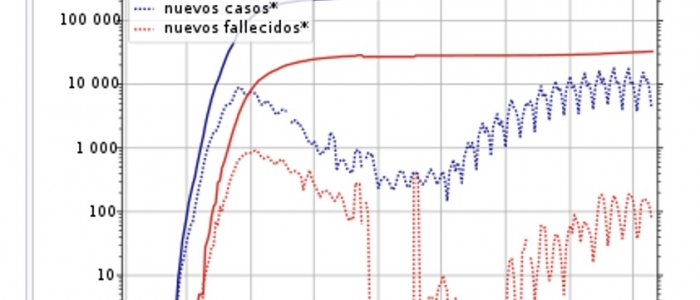
Application 0.000 seconds (+0.000); 0.60 MB (+0.598) - afterLoad
Application 0.081 seconds (+0.081); 5.58 MB (+4.985) - afterInitialise
Application 0.120 seconds (+0.039); 7.89 MB (+2.303) - afterRoute
Application 0.783 seconds (+0.663); 12.59 MB (+4.705) - afterDispatch
Application 0.809 seconds (+0.026); 14.25 MB (+1.654) - beforeRenderModule mod_facebookslider (Facebook Widget Slider)
Application 0.811 seconds (+0.002); 14.29 MB (+0.046) - afterRenderModule mod_facebookslider (Facebook Widget Slider)
Application 0.811 seconds (+0.000); 14.29 MB (-0.003) - beforeRenderModule mod_twitter_widget_slider (Twitter Widget Slider)
Application 0.813 seconds (+0.002); 14.30 MB (+0.014) - afterRenderModule mod_twitter_widget_slider (Twitter Widget Slider)
Application 0.890 seconds (+0.077); 14.32 MB (+0.013) - beforeRenderModule mod_helloworld (Articulos Publicados)
Application 0.900 seconds (+0.010); 14.33 MB (+0.010) - afterRenderModule mod_helloworld (Articulos Publicados)
Application 0.929 seconds (+0.030); 14.34 MB (+0.012) - beforeRenderModule mod_breadcrumbs (Breadcrumbs)
Application 0.933 seconds (+0.004); 14.36 MB (+0.022) - afterRenderModule mod_breadcrumbs (Breadcrumbs)
Application 1.152 seconds (+0.219); 12.98 MB (-1.378) - beforeRenderModule mod_sih (Donaciones)
Application 1.154 seconds (+0.002); 13.00 MB (+0.015) - afterRenderModule mod_sih (Donaciones)
Application 1.155 seconds (+0.000); 12.99 MB (-0.008) - beforeRenderModule mod_sih (salud2000)
Application 1.155 seconds (+0.001); 13.00 MB (+0.010) - afterRenderModule mod_sih (salud2000)
Application 1.156 seconds (+0.000); 13.00 MB (-0.003) - beforeRenderModule mod_sih (Audio Entrevisas)
Application 1.157 seconds (+0.001); 13.01 MB (+0.010) - afterRenderModule mod_sih (Audio Entrevisas)
Application 1.157 seconds (+0.000); 13.00 MB (-0.008) - beforeRenderModule mod_sih (Articulos Publicados)
Application 1.157 seconds (+0.001); 13.01 MB (+0.010) - afterRenderModule mod_sih (Articulos Publicados)
Application 1.157 seconds (+0.000); 13.00 MB (-0.008) - beforeRenderModule mod_sih (Videos)
Application 1.158 seconds (+0.001); 13.01 MB (+0.010) - afterRenderModule mod_sih (Videos)
Application 1.158 seconds (+0.000); 13.00 MB (-0.008) - beforeRenderModule mod_sih (Telegram)
Application 1.159 seconds (+0.001); 13.01 MB (+0.010) - afterRenderModule mod_sih (Telegram)
Application 1.159 seconds (+0.001); 13.01 MB (-0.003) - beforeRenderModule mod_sih (Jornadas Valladolid)
Application 1.160 seconds (+0.001); 13.02 MB (+0.010) - afterRenderModule mod_sih (Jornadas Valladolid)
Application 1.160 seconds (+0.000); 13.01 MB (-0.008) - beforeRenderModule mod_sih (Manfiesto en defensa)
Application 1.161 seconds (+0.001); 13.02 MB (+0.010) - afterRenderModule mod_sih (Manfiesto en defensa)
Application 1.161 seconds (+0.000); 13.01 MB (-0.008) - beforeRenderModule mod_sih (Hazte Socio)
Application 1.161 seconds (+0.001); 13.02 MB (+0.010) - afterRenderModule mod_sih (Hazte Socio)
Application 1.161 seconds (+0.000); 13.02 MB (-0.009) - beforeRenderModule mod_login (Insertar Login)
Application 1.166 seconds (+0.005); 13.07 MB (+0.058) - afterRenderModule mod_login (Insertar Login)
Application 1.166 seconds (+0.000); 13.07 MB (+0.002) - beforeRenderModule mod_menu (Menu)
Application 1.171 seconds (+0.005); 13.26 MB (+0.187) - afterRenderModule mod_menu (Menu)
Application 1.172 seconds (+0.000); 13.12 MB (-0.144) - beforeRenderModule mod_sih (Programas y EstatutosOk)
Application 1.172 seconds (+0.001); 13.13 MB (+0.010) - afterRenderModule mod_sih (Programas y EstatutosOk)
Application 1.173 seconds (+0.000); 13.12 MB (-0.008) - beforeRenderModule mod_sih (Pagina Antigua)
Application 1.173 seconds (+0.001); 13.13 MB (+0.010) - afterRenderModule mod_sih (Pagina Antigua)
Application 1.173 seconds (+0.000); 13.12 MB (-0.008) - beforeRenderModule mod_sih (Enlazanos)
Application 1.174 seconds (+0.001); 13.13 MB (+0.010) - afterRenderModule mod_sih (Enlazanos)
Application 1.175 seconds (+0.001); 13.15 MB (+0.021) - beforeRenderModule mod_sih (DebateCovid)
Application 1.176 seconds (+0.001); 13.16 MB (+0.010) - afterRenderModule mod_sih (DebateCovid)
Application 1.177 seconds (+0.001); 13.18 MB (+0.014) - beforeRenderModule mod_lofarticlesslideshow (Lof ArticlesSlideShow Module)
Application 1.209 seconds (+0.032); 13.72 MB (+0.540) - afterRenderModule mod_lofarticlesslideshow (Lof ArticlesSlideShow Module)
Application 1.211 seconds (+0.002); 13.55 MB (-0.165) - beforeRenderModule mod_textscroller (Text Scroller)
Application 1.212 seconds (+0.002); 13.56 MB (+0.011) - afterRenderModule mod_textscroller (Text Scroller)
Application 1.214 seconds (+0.002); 13.58 MB (+0.016) - beforeRenderModule mod_ariyuimenu (ARI YUI Menu)
Application 1.251 seconds (+0.037); 14.15 MB (+0.571) - afterRenderModule mod_ariyuimenu (ARI YUI Menu)
Application 1.279 seconds (+0.029); 14.24 MB (+0.086) - afterRender